進行性核上性麻痺
進行性核上性麻痺について
進行性核上性麻痺(progressive supranuclear palsy: PSP)は、脳の中で大脳基底核、脳幹、小脳といった部分の神経細胞が徐々に減って、転びやすい、眼球が動きにくい、飲み込みにくい、といった症状がみられる病気です。動きにくさ、歩きにくさが徐々に出てくる点で、パーキンソン病の症状と似ていますが、パーキンソン病のお薬が効きにくく、パーキンソン病より症状が早く進む傾向があります。一般には50歳以上で発症し、発症率は10万人当たり1人前後、高齢になるほど発症率が高い傾向があり、遺伝性は通常みられません。発症のリスク因子や原因は不明ですが、異常タウ蛋白が脳内の神経細胞とグリア細胞の両方に蓄積して、神経細胞の変性・脱落が進むとされています。
進行性核上性麻痺の主な症状、徴候
- 転倒しやすくなる
転倒で発症に気づかれることが多く、バランスを立て直す身体の反射がおきない「姿勢反射障害」を特徴とします。歩こうとして足が前に出ない「すくみ足」、歩いているうちにだんだんスピードが速くなる「加速歩行」がみられます。 - 目が動きにくい
上下方向に目を動かしにくくなり、上や下が見づらくなります。病気が進むと左右方向にも眼の動かしにくさが出ます。病初期にはみられず、2~3年たってから出現します。 - 体の固さ、動きにくさ(パーキンソン症状)
身体の固さ(筋固縮)、動かしにくさは、手足だけでなく頚部・体幹といった身体に近い部分に左右差なく出てくる傾向があります。震えが出現する頻度は、パーキンソン病ほど多くはありません。病気の初期には、姿勢は必ずしも前かがみにはならず、むしろ直立する姿勢をとることがあります。進行期には、首をむしろ後ろにそらす特徴があります。一見動きにくそうに見える患者さんが、突発的に立ち上がる・行動を起こす「ロケットサイン」を呈することがあり、その際には転倒しないように注意が必要です。また、目が開けにくい、または、瞬きが少ない、といった症状がでることがあります。 - 認知機能障害
アルツハイマー病で見られるような見当識障害や記銘力障害よりも、注意力・判断力が落ちる、スムーズに物事が行えなくなったり言葉が出なくなったりする、といった前頭葉障害の症状が目立ちます。危険に対する注意力や認知機能の低下は、さらなる転倒の誘因になります。このような認知機能の低下が早期からみられる場合には、症状が進みやすい傾向があります。 - 嚥下障害・自律神経障害
飲み込みにくさによりむせることが多くなると、誤嚥性肺炎のリスクが高まります。また、夜間頻尿・尿意切迫感、排尿障害(尿がでにくい)、便秘は、程度が強くなった場合に尿路感染症や腸閉塞のリスクとなります。いずれも病気の予後を左右するので、ケアが重要になります。
進行性核上性麻痺の診断
中年以上でゆっくりと進行する上下方向の眼球運動障害・発症1年以内の転倒しやすさがみられる場合には本症の可能性を強く疑い、鑑別のための検査を行います。脳MRIでは、中脳被蓋という部分が萎縮してハチドリのくちばしの形に見えるハミングバード徴候(図1)や、第三脳室が拡大するという特徴があります。ラジオアイソトープを用いた検査では、ドパミントランスポーターシンチグラフィーで、パーキンソン病と同じく低下がみられますが、MIBG心筋シンチグラフィーでは、パーキンソン病が低下するのに対して、PSPでは正常に保たれます。また、脳血流シンチグラフィーでは、前頭葉での取り込みが低下します。これは、前頭葉の機能低下を反映しており、心理検査では前頭葉機能検査でスコアの低下がみられます。パーキンソン病との鑑別のため、パーキンソン病の治療薬であるレボドパを十分量投与して、その反応性を確かめることも診断の参考になります。
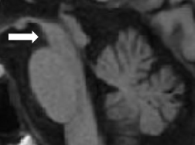
図1 PSPの脳MRI所見
矢状断T1強調画像
中脳被蓋がはちどりのくちばし様に見える
hummingbird signを認める(矢印)

図1 PSPの脳MRI所見
矢状断T1強調画像
中脳被蓋がはちどりのくちばし様に見える
hummingbird signを認める(矢印)
進行性核上性麻痺の治療とケア
根本的に有効な治療法は確立されていませんが、対症療法や合併症に対する治療を行います。パーキンソン症状に対して、レボドパやアゴニスト、抗コリン薬が初期に効く症例もあります。また、抗うつ薬や抗不安薬が運動症状に効くことがあります。排尿障害に対しては、コリン作動薬やα阻害薬の内服が一般的ですが、残尿が多い場合には、膀胱カテーテルを使用します。リハビリテーションでは、理学療法でストレッチ運動、筋力維持、バランス訓練、作業療法で日常動作の訓練をして転倒予防に努めます。また、言語療法では、発声練習や嚥下訓練を行います。
PSPで起こりやすい転倒の具体例としては、注意を促しても転倒を繰り返す、頭部外傷を負うことが多い、周囲に置いてあるものを手でつかもうとして、転倒、転落する、といったことがあります。
こうした転倒を予防するためには、
飲み込みにくさが出てきた場合は、嚥下造影検査で評価し、障害の程度に応じて誤嚥を防ぐ飲み込み方や食物の形状を工夫します。
PSPで起こりやすい転倒の具体例としては、注意を促しても転倒を繰り返す、頭部外傷を負うことが多い、周囲に置いてあるものを手でつかもうとして、転倒、転落する、といったことがあります。
こうした転倒を予防するためには、
- トイレ・入浴時の見守り、
- トイレは、排泄のパターンに合わせて予め誘導する、
- 声かけは念入りにして姿勢が不安定なまま行動に移すのを防ぐ、
- 物は整理してひとつにまとめる、
- 外傷を和らげる対策として、家具の角に保護クッションをつける、保護帽を着用する、床にマットを敷いておく、といったことに気を付けます。
飲み込みにくさが出てきた場合は、嚥下造影検査で評価し、障害の程度に応じて誤嚥を防ぐ飲み込み方や食物の形状を工夫します。
- 急いで食べると誤嚥するので、ゆっくり食べるようにします。
- 食事の中断、喉のごろつき、うなりがでてきたら、食物の形を工夫して食べやすくします。
- そしゃく、嚥下が途中で止まり、食事に時間がかかるようになると、介助が必要になってきます。この段階では、むせる力は弱まって、気道に入った食物を排出できず、誤嚥性肺炎のリスクが高まります。対策としては、さらに食べやすい食事の形態に変更したり、頸部の傾きを直したり、口腔ケアや吸引を行って、誤嚥を防ぎます。
- 首が後ろに傾き、口があいたままになって、食物を口から喉に送り込めなくなると、介助しても嚥下が困難になり、体重が減ってきます。こうした場合には、経管栄養(経鼻チューブや胃瘻)による栄養補給を検討します。
肺炎や尿路感染症、喀痰による窒息、転倒による骨折・頭蓋内出血といった合併症は予後を左右するので、こうした治療やケアによって合併症を予防し、患者さんのQOL(生活の質)維持をはかっていきます。
進行性核上性麻痺の経過と予後~様々な病型について~
PSPは病型によって経過や予後が異なります。また、病初期には診断確定が難しい場合もあります。個々の患者さんがどの病型にあてはまるかは、症状や診察所見、検査結果の推移を注意深く観察することによって判断していくことになります。
- PSP-RS(リチャードソン症候群)
上述したPSPの典型的な症状を呈するものをリチャードソン症候群と呼びます。これは、1964年にリチャードソンらが最初にPSPを報告したことに由来します。発症から寝たきりになるまでの期間は平均で4~5年とされていますが、後で述べるように症状の進行が緩やかな非典型例もあり、個人差が大きいのが特徴です。 - PSP-P(パーキンソン病型)
左右どちらかに強い手足の硬さやふるえなどで始まり、初期にはレボドパの薬効が認められます。パーキンソン病に似た症状が長く続いた後、10年以上のゆっくりした経過をとりながら、徐々にPSP の症状が現れます。 - PSP-PAGF(純粋無動型)
すくみ足、すくみ言葉以外のパーキンソン症状がない期間が続きます。ややゆっくりした経過をたどりますが、数年たってからPSPの症状が現われてきます。 - PSP-FTD(前頭側頭認知症型)、PSP-CBS(大脳皮質基底核症候群型)
PSP-FTDでは、前頭葉障害による認知症が前景にたち、パーキンソン症状が次第に明らかになります。脳MRIでは前頭葉・側頭葉の萎縮がみられます。失語(言葉が思うように出ない、流暢に喋られない)や失行(やり方や手順が分からず、電化製品や道具が使えなくなる)がみられます。症状や検査所見に左右差がある場合には、大脳皮質基底核変性症(CBD)の症状をあわせ持つPSP-CBSに分類される場合もあります。これらの病型は、進行が比較的早い傾向があります。 - PSP-C(小脳型)
初期に小脳失調が目立ちますが、次第にPSPの症状が現れる稀な病型です。